10 tips voor toekomstige eerstelijnshulpverleners … autisme en hulpverlening
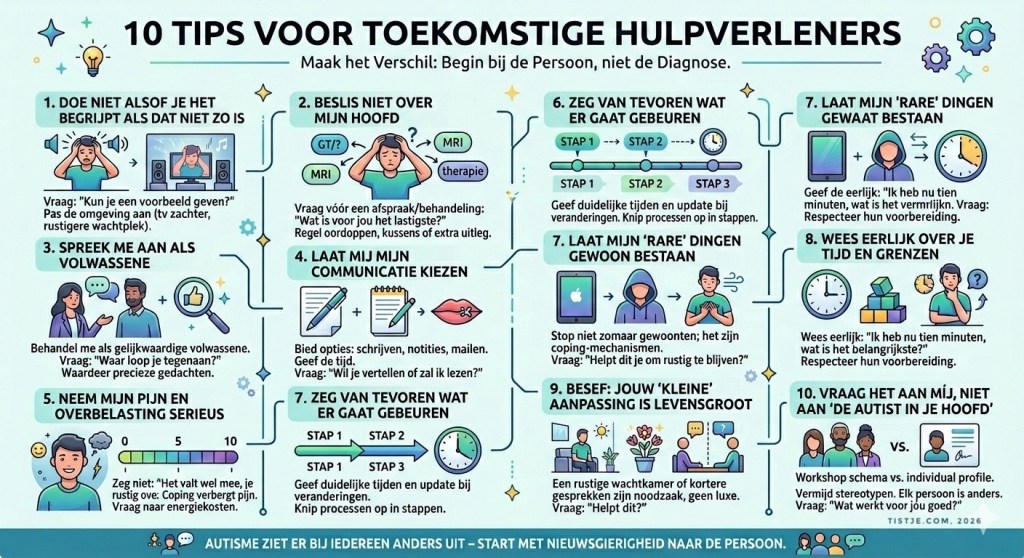
Als je straks als hulpverlener aan de slag gaat, zul je mensen tegenkomen die al heel lang hun best doen om begrepen te worden. Mensen die moe zijn van uitleggen, van aanpassen, van “maar je ziet er zo goed uit.” Dit zijn tien dingen die het verschil maken — niet alleen voor mensen met autisme, maar voor iedereen die met meer moeite door jouw systeem moet navigeren dan jij denkt.
1. Doe niet alsof je het begrijpt als dat niet zo is
Als ik zeg dat het geluid in de wachtkamer me te veel wordt en jij knikt en me daar gewoon laat zitten, voel ik me niet gehoord. Zeg liever: “Ik kan me moeilijk voorstellen hoe dit voor jou is — kun je een voorbeeld geven?” En zet die televisie iets stiller of bied me aan om ergens rustiger te wachten.
Hetzelfde geldt voor uitdrukkingen als “mijn hoofd is helemaal leeg na een werkdag.” Als je meteen tips geeft zonder door te vragen, raak je de kern niet. Vraag: “Kun je een moment beschrijven waarop dat gebeurt, en wat je dan nog kunt?” Zo vul je mijn woorden niet in, maar probeer je echt te begrijpen wat er in mij omgaat.
2. Beslis niet over mijn hoofd wat ‘goed’ voor mij is
“De MRI is volgende week, het staat al ingepland.” Als ik dit hoor terwijl ik nog niets heb kunnen zeggen over mijn angst of overprikkeling, voelt het alsof ik er zelf niet meer toe doe. Vraag me liever: “Wat is voor jou het lastigste aan het idee van dit onderzoek?” En wees bereid om oordoppen, een hoofd – of elleboogkussen, extra uitleg of een andere aanpak te regelen.
Bij een behandelvoorstel werkt het net zo. “Je gaat drie dagen per week, dat is het beste voor je” — en ik ben al afgehaakt voor we begonnen zijn. Maar als je vraagt wat ik nodig heb om het haalbaar te maken, ontstaat er ruimte. Ruimte om mee te denken in plaats van alleen maar te ondergaan.
3. Spreek met me zoals jij zelf graag aangesproken wordt
Als je tegen mij praat alsof ik een kleuter ben — overdreven langzaam, opzichtig simpel — voel ik me gekleineerd. Spreek me aan als de volwassene die ik ben. Vraag: “Hoe zien jouw sociale contacten er nu uit? Waar loop je tegenaan?”
En als een assistent in mijn bijzijn grapt ‘je zou zomaar autist kunnen zijn” ben omdat ik inga op iets wat jij een detail vind, dat doet geen deugd. Als jij dan zegt “Ik hoor vooral dat je heel precies en gedetailleerd denkt — laten we bekijken wat helpt en waar het lastig is”, merk ik dat mijn eigenschappen serieus worden genomen.
4. Laat mij zelf kiezen hoe ik communiceer
Als ik dichtklap en jij blijft zeggen “zeg het maar gewoon”, blokkeer ik nog meer. Stel in plaats daarvan voor: “Je mag dit ook even opschrijven als dat makkelijker is.” En geef me daar echt de tijd voor.
Nog beter: stuur me de vragen van tevoren per mail. Laat me notities meenemen op mijn telefoon. Vraag daarna: “Wil je erover vertellen, of wil je dat ik even lees wat je geschreven hebt?” Zo laat je zien dat mijn manier van communiceren evenveel waard is als spontaan praten.
5. Neem mijn pijn en overbelasting serieus, ook als ik er ‘oké’ uitzie
Ik zit tegenover je. Ik leg rustig uit wat er speelt. Vanbinnen ben ik al helemaal op. Als jij dan zegt “het klinkt alsof het heus wel meevalt, je komt heel rustig over”, voelt het alsof mijn inspanning om samenhangend te praten tegen me gebruikt wordt.
Vraag liever: “Je vertelt het helder — maar hoeveel energie kost dit je? Op een schaal van 0 tot 10?” Zo geef je me de kans om eerlijk te zijn. Want pijn, last of overprikkeling kan zich verbergen achter gecontroleerd gedrag, zeker bij mensen die al jaren geleerd hebben zich aan te passen.
6. Zeg van tevoren wat er gaat gebeuren en houd je eraan
“Ik kom straks even langs.” Als je uren later nog steeds niet er bent zonder bericht, heb ik die hele tijd in gespannen afwachting gezeten. Dat kost enorm veel energie. Zeg liever: “Ik mik op 15.00 uur, het kan een halfuur eerder of later zijn — en als het niet lukt, laat ik het weten.” Dan heb ik een kader en kan ik mijn spanning doseren.
Bij onderzoeken of testen: “We gaan wat testjes doen” is te vaag. Knip het op: “Eerst tien minuten vragen, dan een taak op de computer, daarna een korte nabespreking — en tussendoor kun je pauze vragen.” Als er iets verandert en je benoemt dat meteen, ervaar ik je als betrouwbaar. Dat verlaagt mijn stress meer dan je denkt.
7. Laat mijn ‘rare’ dingen gewoon bestaan
Als ik in de wachtkamer graag op mijn ipad surf tijdens het wachten, of een denkspelletje speel, en je het internet hebt afgesloten voor patiënten omdat je vind dat we teveel schermen (denk ik meteen aan een gevechtssport), dan raak ik mijn belangrijkste hulpmiddel kwijt om rustig te blijven. Je kan me beter vragen: “Helpt dit je om rustig te blijven?” Of vragen wat me nog kan helpen.
Tijdens een onderzoek, als ik met mijn handen beweeg of mijn capuchon over mijn hoofd wil: als je alleen zegt “dat mag niet, dat stoort”, word ik verkrampt en geïrriteerd. Maar als je uitlegt “voor deze handeling heb ik je arm even stil nodig — is er iets anders wat je kunt vasthouden?” dan merk ik dat je begrijpt dat ik iets nodig heb, en werk ik mee.
8. Wees eerlijk over je tijd en je grenzen
Ik voel het meteen als je gehaast bent, ook al zeg je dat je alle tijd hebt. Dan ga ik sneller praten, dingen inslikken, alles oppervlakkig houden — zodat ik je niet “ophoud.” Als je eerlijk zegt “ik heb nu tien minuten, wat is voor jou het belangrijkste?”, durf ik te kiezen wat echt telt. Meestal heb ik dat al voorbereid op een blaadje thuis, en leg het voor je neus zodat je het kan aflezen. Lees het dan ook af en zeg niet: ‘laat dat blaadje en vertel het mij’.
En als je merkt dat je concentratie afneemt: zeg het. “Zullen we dit laatste onderwerp nog doen en dan een nieuwe afspraak maken?” Dat klinkt misschien zakelijk, maar voor mij is het respectvol. Eerlijkheid over wat haalbaar is, bouwt meer vertrouwen op dan doen alsof.
9. Besef dat jouw ‘kleine’ aanpassing voor mij levensgroot kan zijn
Voor jou is het misschien een detail: mij in een rustige, stille wachtkamer neerzetten in plaats van de ruimte met muziek, veel boekjes, posters aan de muur. Voor mij kan dat het verschil zijn tussen overprikkeld mij opvreten of helder een consultatie ingaan. Als je vraagt “we hebben ook een rustiger plek, helpt dat je?”, voel ik dat mijn prikkelgevoeligheid geen lastige eigenaardigheid is maar iets waar we samen rekening mee houden.
Een lang overleg opsplitsen in twee kortere gesprekken met een kleine pauze ertussen? Dat voelt voor mij niet als luxe, maar als pure noodzaak. Jij plant tien minuten extra in. Ik win de mogelijkheid om mijn verhaal te doen zonder compleet dicht te slaan.
10. Vraag het aan míj, niet aan ‘de autist in je hoofd’
Als jij ervan uitgaat dat “mensen met autisme” allemaal hetzelfde nodig hebben, voel ik me een voorbeeld uit de workshop ‘hoe als eerstelijnwerker in 3 sessies met autisten omgaan” in plaats van een mens. Vraag me: “Wat werkt voor jou juist goed, en wat moet ik écht niet doen?” Dan telt mijn eigen ervaring meer dan het schema uit je opleiding.
Als je twijfelt of je me mag aanraken of juist afstand moet houden, vraag het gewoon: “Vind je het prettig als ik wat dichterbij kom zitten, of heb je liever meer ruimte?” Ik kan je dat vertellen. Goede zorg begint bij het stellen van die vraag — niet bij raden op basis van een stereotype.
Autisme ziet er bij iedereen anders uit. Wat al deze tips gemeen hebben: ze beginnen met nieuwsgierigheid naar de persoon voor je, niet naar de diagnose.
Geschreven naar aanleiding van gastlessen aan toekomstige hulpverleners aan de Odisee Hogeschool Brussel

Het is een infographic die ik voor dit artikel maakte. Het omzetten van een infographic naar een poster is niet zo vanzelfsprekend, en vrij uur, heb ik begrepen. Dus nee, ik ben er nog toe gekomen om het op een betaalbare manier als poster te maken.
LikeLike
Is de tekening bovenaan als poster verkrijgbaar?
LikeLike